| Naast andere ‘lijstjes’ met politieke prioriteiten, pijlers voor een nieuw beleid en denkpistes voor de vernieuwing van de gezondheidszorg, schuif ik graag ook het mijne naar voor. Sommigen hebben er een boek voor nodig, anderen een brochure. Ik tracht de klus te klaren in een vijftal hoofdstukjes, elk met twee aanbevelingen of denkpistes. Het is gezond om bij een derdelijke oefening ver genoeg vooruit te denken. Zo blijf je niet hangen bij lapmiddelen of oplossingen voor de problemen van vandaag. We hebben immers nood aan denkpistes waarmee we het systeem kunnen verbeteren voor de volgende decennia. In die geest mag je deze voorstellen lezen. Maar ik geloof ook dat we er op heel korte termijn wonderen mee zouden kunnen doen voor de meest zorgbehoevende patiënten en de rest van de – voorlopig nog gezonde – populatie. Mijn lijstje is sterk toekomstgericht en kan dus op het eerste zicht utopisch of onhaalbaar lijken. Wie vreest daardoor afgeremd te worden, raad ik aan deze bijdrage ‘van achter naar voor’ te lezen. Aan het einde geef ik immers enkele belangrijke toelichtingen (rond financieringssystemen en de aanpak op korte en lange termijn), die moeten helpen om de ogenschijnlijke utopie toch snel realiseerbaar te maken. De denkpistes die ik vooruitschuif zijn gebaseerd op concrete ervaringen en 'formules die werken'. Het volstaat de moed te hebben ze op bredere schaal (en geleidelijk !) verder uit te bouwen. Vernieuwbouwen eerder dan bijbouwen
De gezondheidszorg in België wordt vaak uitgebouwd zoals een typisch Vlaams huis: je begint met een woning, aan de straat. In de loop der jaren wordt een veranda, een garage en diverse koten voor hobby’s, huisdieren en tuingerief bijgebouwd, tot diep in de hof. In de gezondheidszorg wordt ook vaak bijgebouwd, eerder dan obsolete constructies af te breken en te vervangen door nieuwe, meer functionele. Men spreekt steeds meer over noodzakelijke nieuwe zorgberoepen. Die zijn zeker nodig, net als nieuwe vergoedingssystemen en nieuwe samenwerkingsmodellen. Maar in plaats van die allemaal ‘bij te bouwen’, moeten we eerder denken aan ‘vernieuwbouw’ van bestaande beroepen en systemen. 1. Transformeer bestaande beroepen met de bijhorende zorgsystemen en betaalmodellen, eerder dan nieuwe beroepen bij te maken. Biedt intensieve, liefst multidisciplinaire navorming en bijscholing aan voor de bestaande zorgverstrekkers. Pas, parallel daarmee, de basisopleiding en (vernieuwde) Masteropleidingen aan. Zo voelt niemand zich voorbijgestoken of obsoleet en heb je sneller een optimale, vernieuwde populatie zorgverstrekkers. 2. Leer zorgberoepen vooral wat ze kunnen winnen – en wat hun patiënten zullen winnen ! – bij een vernieuwde invulling van hun eigen taken en bij intensief samenwerken met anderen. Laat hen zelf ontdekken dat op een andere manier vergoed worden eerder opportuniteiten biedt dan bedreigingen. Dat lukt het best door elk nieuw voorstel van bij de start voor te stellen aan de hand van 'use cases' uit de praktijk, eerder dan als theoretische concepten. Begin bij de belangrijkste gezondheid determinanten en focus op ‘gedrag’
‘Voeding’, ‘Beweging’ en parate kennis over gezondheid (‘Health Litteracy’) zijn de belangrijkste gezondheidsdeterminanten (zie figuur 1). De gezondheidszorg zelf is relatief veel minder belangrijk. Maar in de huidige organisatie van de zorg liggen de accenten net omgekeerd. 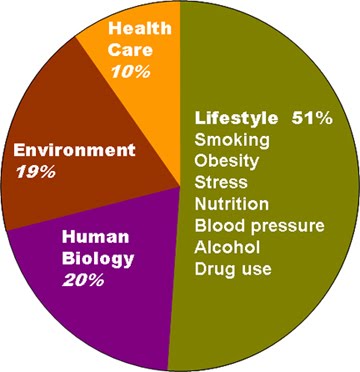 Figuur 1 Figuur 1
Het verbeteren van bovenstaande determinanten veronderstelt dat je inwerkt op individueel ‘gedrag’ eerder dan op het aanbod van de klassieke gezondheidszorg zelf. Meer aandacht en opleiding op vlak van gedragspsychologie en motivatietechnieken zijn daarvoor essentiële – en vandaag zwaar onderschatte – elementen in het zorgaanbod. Het zijn overigens vooral de genoemde determinanten die aan de basis liggen van de enorme ‘sociale kloof’ tussen de (lagere en hogere) sociale klassen. Die verschillen bestaan op het vlak van zowel de individuele gezondheidstoestand als van de (gezonde) levensverwachting en voor wat betreft de therapeutische resultaten in geval van behandelingen (met name door verschillen op vlak van therapietrouw). Wil men die kloof dichten, dan moet men dus niet zozeer de gezondheidszorg optimaliseren, dan wel het accent verschuiven naar wat ligt ‘onder de waterlijn’ (zie figuur 2), met name het verbeteren van inzichten en gedragingen. En die inspanningen moeten in de eerste plaats gericht zijn op de lagere sociale klassen en op de meest kwetsbare groepen. 
Een dergelijke aanpak leidt niet alleen tot meer en efficiëntere preventie; het zorgt ook voor een hoger rendement en productiviteit bij diagnose en behandeling. 3. Investeer eerst en genoeg in opleiding en ‘tools’ op vlak van gedragspsychologie en motivatie technieken voor alle zorgberoepen. “Gezondheidseducatie” moet een hoeksteen zijn van elk zorgberoep, omdat ‘gedrag’ het begin en eindpunt is van elk probleem en elke interventie in de gezondheidszorg. 4. Moedig lokaal “populatiemanagement” aan. Op maat van de lokale bevolking, prioritair voor de lagere sociale klassen en goed gecoördineerd via lokaal overleg tussen de diverse zorgverstrekkers, wordt een specifiek aanbod uitgewerkt, waarbij elke zorgverstrekker ongeveer 10% van zijn tijd spendeert aan gezondheidseducatie rond voeding, beweging, parate kennis over gezondheid en ‘therapietrouw’. Verstandig omgaan met gegevens
Digitale patiëntendossiers en eHealth moeten de volgende jaren de standaard worden voor het registreren en uitwisselen van alle relevante gegevens van elke patiënt. In eerste instantie heeft de individuele patiënt hierbij te winnen, wegens een beter gecoördineerde zorg, waarbij het zorgteam een vollediger beeld heeft van de gegevens uit de diverse dossiers die de zorgverstrekkers bijhouden en zo vlotter met elkaar kunnen communiceren. 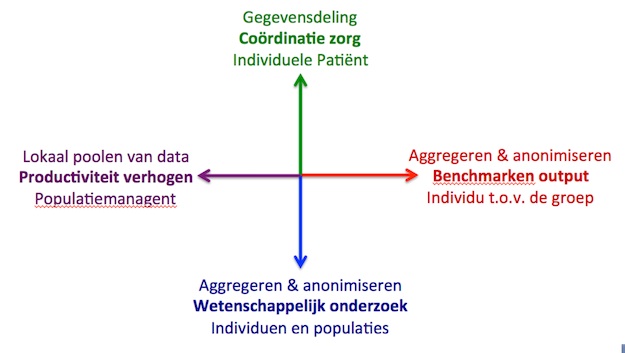 Figuur 3 Figuur 3
5. Eenmaal digitale gegevens voor dergelijk ‘individueel gebruik’ beschikbaar zijn, moet men ook een verstandig beleid uitstippelen om ze ook voor andere doeleinden te gaan gebruiken (zie figuur 3): - voor het ondersteunen van wetenschappelijk onderzoek, inclusief de mogelijkheid om de ontwikkeling van nieuwe producten en behandelingen efficiënter en productiever te laten verlopen; voor het benchmarken van kwaliteit en outcomes, waarbij zowel het individu zijn eigen performantie moet kunnen spiegelen aan een bredere groep peers als het zichtbaar maken van deelpopulaties ten opzichte van het geheel. Het doel moet in eerste instantie zijn een ‘veilige’ omgeving te creëren die toelaat te ‘leren van elkaar’ (met name bright spots zichtbaar maken); - voor populatiemanagement: op lokaal vlak toelaten dat zorgverstrekkers (bvb. LMN’s) deelpopulaties met specifieke noden kunnen identificeren of zelfs zeer kleine subgroepen kunnen benaderen met gerichte zorgprogramma’s. 6. Zorgverstrekkers dienen zelf de nodige (multidisciplinaire) platformen op te richten, te voeden en te gebruiken om al deze doelstellingen – liefst allemaal samen en paralllel – te realiseren.
Wil men de mentale barrières van ‘privacy’ en ‘beroepsgeheim’ overstijgen, die ons vaak tegenhouden, dan moet overheid inzien dat zij de belangrijkste financier ervan moet zijn, maar zich verder ertoe moet beperken ‘over de schouder’ mee te kijken naar de realisatie, zonder echter ooit identificeerbare gegevens onder ogen te krijgen. Patiëntenverenigingen hebben in dit proces ook een zeer belangrijke rol van ‘toezicht’ en ‘oriëntatie’, maar ze hebben erbij te winnen om deze rol eerder ondersteunend dan leidinggevend in te vullen (wil men de goodwill van de zorgverstrekkers en de nodige professionele moed om vooruit te gaan niet in het gedrang brengen). Betrokkenheid en Daadkracht
Het huidige systeem zit verstrikt in teveel ‘inspraak commissies’ en heeft zichtzelf ‘dood gereguleerd’.
Overleg in ‘benoemde’ organen, met vertegenwoordigers van representatieve groeperingen van alle betrokkenen is nodig, maar voedt een defensieve, eerder dan een constructieve of progressieve aanpak. Het wettelijk kader en vooral de verplichting om de meeste – ook heel praktijkgerichte – regelgeving in uitvoeringsbesluiten en decreten te moeten publiceren, werkt sterk vertragend en vergroot de politieke inmenging, ook wanneer die niet meteen nuttig of noodzakelijk is. Twee fundamentele ingrepen kunnen een uitweg bieden: 7. Voer het overleg op drie niveaus, elk met een duidelijk omschreven opdracht: - een politiek ‘inter-kabinetten’ niveau, samengesteld uit vertegenwoordigers van betrokken ministers en administraties (desgevallend gemengd federaal, gemeenschappen en gewesten) waar de grote politieke lijnen worden uitgetekend en waar – een veel beperkter aantal dan vandaag ! – Wetten en Besluiten worden vastgelegd. Hier gaat het hoofdzakelijk over de grote beleidslijnen, het opstellen en vastleggen van globale budgetten en het verdelen in de grote deelbudgetten.
- een ‘beheersniveau’, samengesteld uit ‘benoemde’ vertegenwoordigers van representatieve stakeholdergroeperingen, dat executieve beslissingen autonoom kan nemen.
‘Executief’ wil zeggen: in uitvoering van de grote beleidslijnen.
‘Autonoom’ wil zeggen dat dit niveau meteen definitieve beslissingen kan nemen. Indien de overheid toch wil ingrijpen moet ze dit doen via de aanwezige regeringscommissarissen die – met redenen omkleed – een beslissing kunnen terugzenden voor herziening (maar niet zelf aanpassen !) of (in beperkte mate en met redenen omkleed) kunnen ‘opeisen’ voor beslissing op het ‘inter-kabinetten’ niveau.
- een ‘ronde tafel’ niveau, waar alle betrokkenen kunnen meewerken aan het ontwikkelen van nieuwe voorstellen en waar problemen aangemeld en oplossingen voorbereid worden. Dit niveau werkt enerzijds gestructureerd (met duidelijke, publiek aangekondigde agenda’s en de nodige technische voorbereiding en ondersteuning vanwege de administraties), maar anderzijds zeer informeel (netwerksamenwerking, waarbij al wie zich betrokken voelt inspraak kan hebben). Trimestrieel worden voor elk groot domein grotere Ronde tafels georganiseerd, waarop de planning en prioriteiten voor de volgende periode(s) worden vastgelegd. Van daaruit worden ad hoc werkgroepen gevormd die – vaak slechts gedurende een bepaalde tijd – werken aan deelaspecten, zowel van nieuwe projecten als voor het verbeteren van bestaande systemen.
Experimenteren op kleine schaal (teneinde de beste projecten nadien te kunnen opschalen) en het bouwen van generische systemen (die nadien ook in andere sectoren of toepassingen hergebruikt kunnen worden, zijn hier de regel.
Dit niveau staat ook in voor het opmaken en onderhouden van alle nodige ‘standaarden’ (technische-, zowel als praktijkstandaarden). 8. De output van elk van deze niveaus is ook specifiek: - het ‘inter-kabinetten’ niveau genereert Wetten, Besluiten en Decreten in een vorm en met de procedures die we nu kennen. Maar het volume ervan is nog hooguit 10% van wat het vandaag is. Daarnaast genereert dit niveau aanbevelingen en vragen naar het beheersniveau (van dingen die daar verder of praktijkgericht uitgewerkt moeten worden).
- het ‘beheersniveau’ genereert ‘maatschappelijke contracten’. Dit zijn verbintenissen tussen de administraties, ziekenfondsen en beroepsfederaties of andere groeperingen van zorgverstrekkers, die alle praktische aspecten van de zorg en de ziekteverzekering regelen. Ongeveer 90% van de nodige ‘regelgeving’ wordt in deze vorm gegoten. Dergelijke ‘maatschappelijke contracten’ worden ondertekend door de betrokkenen na bespreking en beslissing in het beheersniveau. Ze worden digitaal meegedeeld en worden meteen van kracht of hoogstens na een zeer korte termijn, noodzakelijk om hun uniforme en praktische uitvoering mogelijk te maken.
Daarnaast genereert dit niveau aanbevelingen en vragen naar beide andere niveaus: vragen naar politieke beslissingen en budgetten naar boven; vragen naar voorstellen voor technische oplossingen en standaarden naar onder.
- het ‘ronde tafel’ niveau genereert zo concreet mogelijke voorstellen naar het beheersniveau en kan ook bepaalde ‘politieke’ aanbevelingen doen naar het ‘inter-kabinetten’ niveau, indien bvb. van op het terrein men het gevoel heeft dat bepaalde problemen onvoldoende aangepakt worden of onvoldoende middelen worden verkregen.
Daarnaast kan dit niveau bepaalde technische- en praktijkstandaarden autonoom vastleggen, voor zover het daartoe mandaat heeft gekregen. Dubbele Garantie op Uitgaven en Inkomen
De huidige financiering vergoedt vooral het leveren van prestaties (per acte of forfaitair). Er is weinig of geen beperking op het volume. Besparen doet men door de prijzen te drukken of prestaties te schrappen. Dit leidt mede tot een aanzienlijk aandeel, betaald door de patiënt. Er is nauwelijks of geen (extra !?) geld voor nieuwe initiatieven. Er zijn geen incentives om bottom up te werken aan betere systemen. Slechts wanneer een systeem helemaal scheefgegroeid is, grijpt men in (bv. de hospitaalfinanciering of de vergoeding voor geneesmiddelen in rustoorden). Soms veronachtzaamt men na te denken over nieuwe systemen omdat men het gevoel heeft dat het huidige systeem ‘het minst slechte’ is of gewoon omdat men nooit een ander systeem gewoon is geweest. Meestal begint men niet aan een denkoefening omdat men schrik heeft te verliezen wat men vandaag heeft, bij gebrek aan eenveilig kader om de overstap te wagen. Wil men het gezondheidssysteem duurzaam en betaalbaar houden, zal men toch vroeg of laat ingrijpende veranderingen in het financieringssysteem moeten doorvoeren: - Chronische zorg veronderstelt een model waarbij men samenwerkt met een heel team en taken (her)verdeelt. De patiënt moet permanent(er) opgevolgd worden; niet alleen op het ogenblik dat hij omwille van administratieve of andere redenen terug moet langskomen (voor een nieuw voorschrift of gewoon ‘om de zoveel weken’…)
- Wanneer het geld op is, moet men keuzes maken en moet men prestaties schrappen of sterk in prijs reduceren. Vaak leidt dit dan tot ‘uitwijkgedrag’ (men doet plots meer van iets anders, ter compensatie) en/of de patiënt staat in de kou. Men kan ook niet eeuwig de prijzen blijven drukken
- Nieuwe initiatieven krijgen geen kans, want dat zijn vaak ‘extra prestaties’, die dus extra geld vragen, dat er niet is…
Er is dus nood aan een nieuwe aanpak die meerdere dingen met elkaar moet verzoenen: - het moet logisch en aantrekkelijk zijn om als zorgverstrekker in het nieuwe systeem te stappen (en erin te vertrouwen) omdat het je voldoende vergoedt voor zinvolle dingen die je doet, zonder het risico te lopen even hard te moeten werken voor minder geld of net nog harder, zonder betere vergoeding.
- het moet aansporen om die dingen te doen, die een effectieve meerwaarde betekenen voor de individuele patiënt en/of het geheel van de bevolking of een bepaalde risicogroep. En het moet aansporen om de productiviteit te verhogen: liefst meer gezondheidsproductie voor (relatief = pro capita) minder geld.
- het moet de overheid garanderen dat de kosten niet ontsporen en dat men alleszins binnen budget zal blijven. Het moet de overheid ook toelaten haar beleidslijnen te onderstrepen (door geld te kunnen stoppen in wat politiek belangrijk is en/of waar politiek voor gekozen werd).
- het moet mogelijk zijn om de budgettaire silo’s tussen de stakeholders gedeeltelijk transparant en permeabel te maken: men moet voor bepaalde zorgpaden het hele team kunnen betalen, waarbij men intern, binnen elk team, regels voor de verdeling hiervan kan afspreken.
- het moet de diverse beroepsgroepen de mogelijkheid bieden om ‘hun nek uit te steken’ met nieuwe modellen en systemen, zonder allemaal samen te verliezen (want anders zullen hoogstens enkele naïeve of welwillende enkelingen willen experimenteren, maar ontbreekt de groepsdynamiek om via samenwerking vooruit te gaan).
9. Bij wijze van voorbeeld (en in grote lijnen) zou een zorgberoep ongeveer volgende percentages van zijn tijd moeten spenderen; hun vergoeding zou bijgevolg proportioneel hier tegenover moeten staan: - ± 10% voor gedragspsychologie, motivatie en gezondheidseducatie, dus los van feitelijke, klassieke zorg, want vooral gericht op ‘gezonde’ mensen (primaire preventie) en op het voorkomen van problemen (secundaire en tertiaire preventie). (Voornamelijk via forfaits voor deelname aan aangeboden educatie- en preventiediensten vooral voor de lagere sociale klassen)
- ± 10% voor benchmarking, “leren van elkaar” en kwaliteitsbevordering. (Voornamelijk incentives en premies in de vorm van ‘pay for quality’ of ‘pay for outcomes’).
- ± 10% voor coördinatie, (lokale) samenwerking, populatiemanagement en doelstellingen formuleren en bewaken. (Voornamelijk bv. trimestriële vergoedingen voor deelname aan lokale programma’s)
- ± 40% voor individuele begeleiding en coaching van patiënten. (Voornamelijk ‘capitaties’ of vergoedingen per patiënt op basis van aangeboden en uitgevoerde zorgprogramma’s of (gezamenlijk gerealiseerde) zorgtrajecten).
- tenslotte zou ± 30% kunnen bestaan uit een betaling voor (technische) prestaties. (Voornamelijk in de vorm van een kostenvergoeding, betaald per effectief geleverde prestatie. Dit wil zeggen een vergoeding voor gemaakte kosten, echter zonder veel ‘toegevoegde waarde’ voor de zorgverstrekker zelf). Uiteraard kan dit aandeel per beroepsgroep zeer sterk variëren: wie veel technische middelen moet gebruiken, zoals apothekers (geneesmiddelen), radiologen (medische beeldapparatuur) of klinisch biologen (testen en apparatuur) zal dit aandeel veel hoger liggen; bij anderen, zoals psychiaters of logopedisten zal het veel lager liggen.
Vandaag ligt het accent vooral op het leveren en vergoeden van prestaties en (voor een kleiner deel) op forfaits en zorgtrajecten. Wil men deze dramatische omschakeling snel genoeg kunnen realiseren, moet men een veilig kader creëren waarin zorgverstrekkers kunnen overstappen naar deze nieuwe tijdsindeling, met nieuwe prioriteiten, vaardigheden en manieren van betaling, zonder risico op ernstig inkomensverlies. Vandaar het concept van de ‘dubbele garantie’, die – voorlopig nog per zorgberoep – moet gelden: 10. Jaarlijks wordt een globaal budget voor de hele ziekteverzekering / gezondheidszorg vastgelegd. Dat wordt in grote lijnen verdeeld tussen de diverse groepen stakeholders / zorgverstrekkers en / of bepaalde thema’s (bv. ‘kankerplan’ of ‘dialyse’). Elk deelbudget wordt behandeld als een soort ‘aanbesteding’ naar de stakeholdergroep (in zijn geheel) of het thema. Het is een vast afgesproken bedrag dat in de loop van het jaar sowieso zal worden gebruikt, in ruil waarvoor de ‘zorgleveranciers’ een compleet pakket van zorgen garanderen.
Met andere woorden: de overheid garandeert dat dit bedrag in de loop van het jaar effectief gespendeerd kan en zal worden; de stakeholdergroep garandeert dat het afgesproken bedrag in geen geval overschreden zal worden. Dit veronderstelt een aantal nieuwe mechanismen: - via ronde tafels i.a.v. ziekenfondsen / patiëntenverenigingen, (multidisciplinaire) zorgverstrekkers en administratie kan men nu permanent experimenteren en het bestaande systeem geleidelijk ombuigen naar een nieuw (cf. supra). Men kan obsolete prestaties stapsgewijze afbouwen en vervangen door nieuwe, zonder risico op (globaal) inkomensverlies. In plaats van risico’s te mijden, kan men ze nu juist nemen, bv. om nieuwe activiteiten te ontwikkelen waarvoor vroeger geld ontbrak.
- de uitvoering van de voorstellen gebeurt via het beheersniveau in de vorm van ‘maatschappelijke contracten’. Die spelen veel korter op de bal: ze treden veel sneller in voege, na het bereiken van een akkoord, en kunnen desgevallend veel sneller aangepast of verbeterd worden (in geval een probleem wordt vastgesteld).
- een permanente monitoring van de effectief geboekte uitgaven laat toe om ruim voldoende snel de evolutie van elke post en het verbruik van het globale budget op te volgen. Een perfecte, online digitale registratie van de betalingsclaims is uiteraard een must (iets wat vroeger ontbrak en tot problemen leidde omdat de 'afrekening' pas na één of twee jaar kon worden gemaakt).
Men kan daarenboven terugkoppelen aan outcome- en kwaliteitsresultaten (cf. denkpiste 5) om P4Q incentives toe te kennen. - in geval van (dreigende) overschrijding kan men onmiddellijk ingrijpen via de meest efficiënte en eerlijke weg, die uiteraard een ‘eigen’ keuze zal zijn binnen het afgesproken vaste bedrag.
- in geval het budget tegen het najaar niet helemaal zal worden opgebruikt, moeten de onderhandelingspartners een bijkomend doel voor deze middelen vastleggen. Uiteraard is dit geen eenvoudig ‘trekkingsrecht’; wel een middel om hetzij een nieuw project versneld op te starten; hetzij een bestaande activiteit waarvoor de middelen bv. onderschat werden extra te vergoeden.
Een klassieke objectie tegen een dergelijke aanpak is vaak: ‘quid in geval van plotse epidemie of explosieve toename van de zorgen ?’ Dan zijn er twee mogelijkheden: ofwel is het tijdelijk, cyclisch fenomeen en dan geldt ‘de bluts met de buil’ (bv. een griepepidemie); ofwel is het een nieuwe, definitieve trend en dan wordt bij de eerstvolgende verdeling van het globale budget hiermee rekening gehouden. Een andere objectie is: ‘wat als er geleidelijk meer of juist minder werk is in een bepaalde zorg?’ Een lange termijn planning voor de instroom of uitstroom van zorgverstrekkers kan de modalevergoedingsmassa en workload per zorgverstrekker in evenwicht houden. Plannen op lange termijn en experimenteren op korte trmijn
Tot slot nog twee bedenkingen: - Voor de lange termijn Gezondheidszorg plannen en organiseren zou een “lange termijn” bezigheid moeten zijn. De klassieke politieke benadering (steeds met een perspectief van hooguit vier jaar) is daarvoor per definitie te kort. De administratie en de stakeholders kunnen daarentegen een veel langer perspectief ontwikkelen, op voorwaarde dat de politiek hen aanmoedigt en toelaat dit ook effectief te doen en uit te voeren. Denken op lange termijn veronderstelt “scenario denken”. Ons land – in al zijn geledingen – heeft nood aan een dergelijke aanpak. Het KCE zou veel meer toekomst scenario's kunnen uitwerken of dit zou ook een permanente opdracht voor het ronde tafel niveau kunnen worden. In de linkse kolom hiernaast, onder de onderste knop “Toekomst Scenario’s” sprokkelde ik al een eerste aanzet van materiaal bij elkaar… - Voor de korte termijn Geri Brouwers (META) gaf tijdens het IFB FarmaCafé debat n.a.v. de boekvoorstelling van Lieven Annemans een uitstekende voorzet: je hoeft alle voorstellen van verandering en vernieuwing niet noodzakelijk allemaal ineens uit te voeren. Je kan perfect onderdelen ervan uittesten en starten op kleinere deelgebieden en beperkte doelgroepen. Het is vooral zaak om veel te experimenteren, want daaruit leer je wat werkt en wat niet… Dirk BROECKX – 14 maart 2014 | Heel interessante gedachten, en ook vooral ook het belang dat je hecht rekening te houden met wat er zich onder de waterlijn afspeelt.
Madeleine Janssens -- Why5Research Een “rol van toezicht en oriëntatie voor patiëntenverenigingen” akkoord, maar “zij hebben erbij te winnen om deze rol eerder ondersteunend te doen”?
De toekomst zal anders zijn denk ik.
Graag zou ik met jou en aantal patiënten hierover uitgebreid van gedachten wisselen…
Bruno Mattelaer -- Reumanet (Mijn voorstel tot 'Erschränkung' in de rol van de patiënten organisaties én de overheid betreft hoofdzakelijk de houding van deze partijen bij het opstarten en de governance van dataplatformen waarop de zorgverstrekkers gegevens plaatsen om ze te delen. En dan nog in het bijzonder wanneer het gaat over 'benchmarking' aan de hand van digitale patiëntengegevens (de rode as in figuur 3)...
Want die beperkende houding hoeven de patiëntenorganisaties voor wat mij betreft niet aan te nemen voor de eerste (groene) as, nl. de betere coördinatie rond de individuele patiënt.
Anderzijds vermoed ik dat de andere drie assen die ik voorstel (waar het telkens voornamelijk gaat over het gebruik van 'anoniem gepoolde data') op grote emotionele weerstand zullen stuiten bij bepaalde zorgverstrekkers. Precies daarom stel ik voor dat de patiënten daar in eerste instantie een eerder ondersteunende rol zouden spelen, inclusief een stuk 'toezicht' en 'oriëntatie', eerder dan voor dat soort applicaties meteen de leiding mee op te eisen. Zorgverstrekkers zullen bvb. slechts bereid zijn deze data voor benchmaking te gaan gebruiken, indien ze zelf de controle over dat hele proces in handen houden.
Voor alle duidelijkheid: ik ben bewust bondig gebleven en heb de tekst daarenboven geschreven als een eerste aanzet om mensen te doen nadenken. Mijn doel was daarbij om bij een eerste lezing eventueel emotioneel blokkerende percepties te vermijden.
Uiteraard ben ik graag bereid hierover verder met jullie na te denken.
Dirk Broeckx) | | 
