| De zorg verbetert wanneer we patiënten een medicatieschema geven en dat delen tussen alle zorgverstrekkers. Daar zijn we het allemaal over eens. Toch sputtert de motor al meerdere jaren om daar werk van te maken. Medicatiegegevens delen is een belangrijk onderdeel van elk plan om (chronische) zorg te reorganiseren. Maar zelfs de meest overtuigende plannen blijken op het terrein moeilijk of niet aan te slaan. Er ontbreken immers twee dingen. Drie veranderingen in één keer aanpakken
In zijn boek “Zorginnovatie volgens het Cappuccinomodel” stelt Guus Schrijvers dat zorgvernieuwing slechts kan slagen indien men tegelijk drie veranderingen doorvoert: - Pas het zorgmodel aan (de manier waarop je zorg organiseert en levert).
- Verander het vergoedingsmodel (hoe en voor wat zorgverstrekkers betaald worden).
- Optimaliseer elektronisch gegevens delen (eHealth maximaal gebruiken).
Uiteraard is die gelijktijdige verandering op zich geen garantie tot succes; wel integendeel. Intuïtief voel je aan dat de schok en weerstand om drie dingen ineens te veranderen alleen maar groter kan zijn. Mentale en emotionele barrières gaan meteen omhoog. Goed change management en praktisch toepassen van gedragspsychologie zijn uiteraard ook nodig om eender welk veranderproces succesvol te laten verlopen. Medicatieschema Clusters
De ervaringen van het afgelopen jaar rond het Vitalink medicatieschema, hebben niet alleen mijn vermoeden versterkt dat de stelling van Schrijvers correct is. De gelijktijdige ‘triple change’ die hij voorstelt, lijkt daarenboven – paradoxaal genoeg – de weerstand tegen verandering te verkleinen. Voor wie niet helemaal mee is: - In opdracht van de Vlaamse Gemeenschap (Jo Van Deurzen – Agentschap Zorg&Gezondheid) ondersteunt éénlijn.be al drie jaar de hele eerstelijn om te leren werken met een tiental eHealth diensten voor uitwisseling van patiëntengegevens. Ongeveer 30.000 zorgverstrekkers moeten worden klaargestoomd voor elektronische gegevensdeling. Dat zijn huisartsen, apothekers, thuisverpleegkundigen, tandartsen, kinesitherapeuten, coördinatoren thuishulp, vroedvrouwen, psychologen, podologen, enz.
- Het Vitalink medicatieschema is één van de vier eHealth diensten die werken op het gelijknamige digitale platform van de Vlaamse Gemeenschap: het medicatieschema geeft een overzicht van de medicatie die een patiënt gebruikt; de SumEHR is de samenvatting die de GMD houdende huisarts maakt van het medisch dossier van de patiënt; tenslotte kunnen de individuele vaccinatiestatus en resultaten van de officiële kanker screenings ook geraadpleegd worden.
Ruim een jaar geleden deed éénlijn.be een oproep naar kandidaten om eindelijk eens echt aan de slag te gaan met het Vitalink medicatieschema. 800 kandidaten meldden zich prompt. Ze werden netjes per regio in ‘clusters’ ingedeeld en volgden vol enthousiasme sessies om samen op zoek te gaan naar minstens 5 patiënten waarvoor ze een medicatieschema konden delen. We boden hen een opleiding aan om met schema’s te werken in hun software pakket. En toen reden we op volle snelheid recht tegen een betonnen muur... Schuiven met het zorgmodel
Medicatieschema’s leren delen tussen artsen, apothekers en thuisverpleegkundigen is natuurlijk geen ingrijpende verandering van het zorgmodel. Maar de innovatie is belangrijker dan je denkt. Via Vitalink werk je immers samen op één medicatieschema, waarvan alleen de laatste versie op het platform bewaard wordt. Een schema dat een arts vandaag oplaadt, kan dus volgende week veranderd worden door de apotheker enz. Dat was voor veel deelnemers even schrikken. Patiëntengegevens delen beperkte zich tot dan toe tot het lezen van elkaars brieven of voorschriften. Plots moest men afspraken maken om écht samen te werken, elkaar te vertrouwen, verantwoordelijkheid te delen over de juistheid van de gegevens... Met een beetje mentale massage en wat begeleiding lukte ‘het veranderen van het zorgmodel’ echter wel. De eerste van de drie noodzakelijke veranderingen doorvoeren, lukt dus. “Ieder voor zich” software
De betonnen muur waarop we in vol enthousiast tegenaan reden had twee scherpe kanten. In de eerste plaats werkte de software niet. Elk softwarepakket van artsen en apothekers had netjes, volgens de technische specificaties van het cookbook van Vitalink, een applicatiemodule ontwikkeld om medicatieschema’s uit te wisselen. Wanneer een pakket (apart) getest werd in een ‘minilab’ omgeving werkte het. Maar gebruikers kregen soms niet de versie waarmee de testen gebeurd waren en toen we – in samenwerking met iMinds – trachtten “ketentesten” te doen, kwamen er honderden mineure en majeure issues boven water die het gebruik konden bemoeilijken of blokkeren. Die ketentesten simuleerden de realiteit, waarbij schema’s uitgewisseld worden tussen verschillende pakketten. Toen bleek dat elk pakket zijn eigen oplossing, vaak zelfs met een eigen“dialect”, voor deze uitwisseling had geprogrammeerd. We kregen ook klachten over de complexiteit van de interfaces en het gebrek aan gebruiksvriendelijkheid. Niemand had echt moeite gedaan om te kijken hoe en waar de interface voor Vitalink optimaal geïntegreerd moest worden in de dagelijkse workflow. Het dashboard van een auto heeft “functionele standaarden”
Dat is een structureel probleem in de Belgische aanpak van eHealth. We hebben een behoorlijk complexe, maar zeer intelligente globale eHealth strategie en –architectuur. De overheid heeft geïnvesteerd in het opstarten van de diverse diensten (“servers en platformen”), maar er werden geen praktische ‘functionele standaarden’ ontwikkeld. Die moeten ervoor zorgen dat elke gebruiker een interface krijgt die – ongeacht zijn softwarepakket – dezelfde functies op een gelijkaardige, gebruiksvriendelijke en intuïtieve manier aanbiedt. Vergelijk het met het dashboard van auto’s: die zijn ook allemaal verschillend, maar je kan in eender welke wagen stappen en er binnen enkele minuten mee wegrijden, omdat het stuur, de knipperlichten, versnellingen, ruitenwissers en lichten steeds op een gelijkaardige wijze werken. Alle ‘standaard’ functies zijn steeds verplicht aanwezig en staan binnen handbereik. Beperkte verschillen qua uitzicht, plaats en bediening assimileer je snel. In de software van zorgverstrekkers is elke gebruikersinterface echter anders en is de leercurve om van één pakket naar een ander over te stappen dus onoverkomelijk steil. Functionele standaarden in de software moeten worden ontwikkeld door de eindgebruikers, met twee voeten in de praktijk. Die moeten daarbij begeleid worden door “UX experten”, die verstand hebben van het uitschrijven van zo’n standaarden. Daarin moet systematisch geïnvesteerd worden. De beroepsgroepen die éénlijn.be sinds kort is beginnen te ondersteunen, gaan bij de ontwikkeling van hun patiëntendossiers meteen de oefening doen. Vlottere software en stijgende vraag
Veel technische problemen rond het Vitalink medicatieschema werden het afgelopen jaar uit de weg geruimd (met dank aan de softwareleveranciers en iMinds/imec die hier de schouders onder zetten). De interfaces moeten nog wel aangepast worden aan de (eerste) functionele standaard die inmiddels uitgeschreven werd voor het Vitalink medicatieschema. Wanneer we de beschrijving ervan voorleggen aan gebruikers, vragen ze meteen wanneer hun pakket zo gebruiksvriendelijk en vlot zou kunnen werken. De druk op een veralgemeend gebruik van medicatieschema’s wordt intussen op het terrein steeds groter. Spoedartsen en specialisten zien er het nut van in: het bespaart hen tijd (bv. bij de anamnese voor een behandeling) en de kwaliteit van de zorg verbetert (meer / uniforme / complete informatie over de patiënt). Ook patiënten beginnen erom te vragen, want ze willen inzage krijgen van “hun dossier” en weten welke gegevens over hen bewaard en uitgewisseld worden. De derde verandering waarvoor Guus Schrijvers pleit (‘meer gegevensdeling’), komt er dus aan. Vergoeding
Maar hoe zit het dan met de tweede verandering: ‘het vergoedingsmodel aanpassen’?
Dat is de tweede scherpe kant van de betonnen muur waar we op botsten: geen enkele van de gebruikers (arts, apotheker, verpleegkundige) krijgt vandaag een vergoeding voor het gebruiken van een medicatieschema. De overheid en de ziekenfondsen doen alsof dat het een logisch onderdeel is van hun werk. Maar in de praktijk krijg je dezelfde vergoeding, ook indien je er niet mee werkt. Bijgevolg doen vandaag alleen de meest gemotiveerden mee. Waarschijnlijk zal het daar bij blijven of zal het gebruik van het medicatieschema hoogstens druppelsgewijs toenemen. Voor het opladen van SumEHr’s (de samenvatting van het medisch dossier) kregen huisartsen sinds vorig jaar wel een premie en daar zie je meteen een stevige groei, veel sneller dan voor medicatieschema’s. 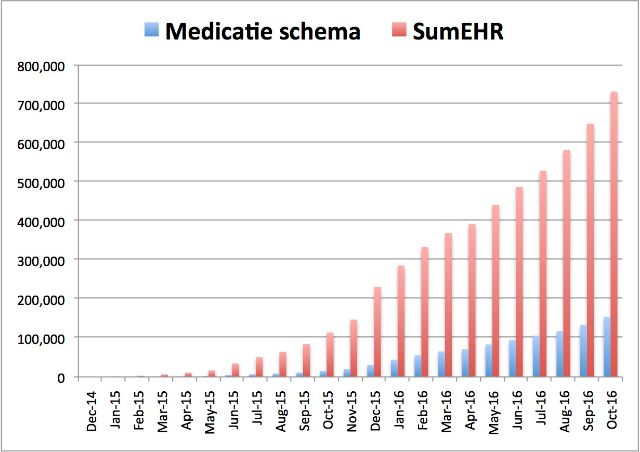
FIGUUR: evolutie van het aantal SumEHR’s en Medicatieschema’s op Vitalink Medicatieschema’s worden door drie beroepsgroepen gebruikt, terwijl SumEHR’s alleen tussen artsen worden gedeeld. Meer gebruikers zou eigenlijk voor meer medicatieschema’s moeten zorgen, maar het omgekeerde is waar. Het verschil ? De drie veranderingen die Schrijvers voorstelt zijn niet simultaan gebeurd. Om het terug in auto termen te zeggen: we missen de ‘choke’ die je opzet om een koude motor vlot te starten. De volgende jaren hangt een groeiend deel van de huisartsenpremie wel af van het systematisch gebruik van (o.m.) de SumEHR; ik voorspel dus dat de groei daar nog wel zal versnellen, wanneer alle artsen die premie gaan claimen. Conclusie
Hoewel er in dit geval nog helemaal geen wetenschappelijk bewijs is, lijkt alles erop te wijzen dat Schrijvers gelijk heeft: slechts wanneer je zorg, vergoeding én gegevensdeling tezamen verandert, lukt zorgvernieuwing. Niemand twijfelt nog aan de zin van meer gegevensdeling tussen alle zorgverstrekkers (= de inhoud). Aan een vlotte en gebruiksvriendelijke software wordt gewerkt. Blijft dus alleen de vraag: wanneer start de overheid met een stevige financiële prikkel (en nog liever: een structurele verandering van het vergoedingsmodel) om de sputterende motor van het medicatieschema echt te laten draaien ? Dirk BROECKX – 1 december 2016 | De nagel op de kop !
Wij maken al jaren dagelijks medicatieschemas en steken daar heel veel tijd in. Aangezien de vergoeding uitblijft, doet bijna niemand het nog.
Apotheek Loksbergen Waarom?
Waarom 'verliezen' we de vergoeding voor Hoofdstuk 4 en mogen we die niet gebruiken voor het maken van medicatieschema's - dan hebben we misschien ook een kleine financiele ondersteuning en stimulans !?
Waarom krijgen artsen een premie om die 'SumEHR' te gebruiken terwijl ze al een mooie vergoeding hebben met hun GMD !?
Kan APB niet genoeg gewicht in de schaal leggen!?
Apotheker uit Houthalen | | 
